Классификация вакцин
Все вакцины — разные, и классифицировать их можно различными способами, например, по способу введения или по типу возбудителя, от которого они призваны защищать. Самая важная характеристика — являются вакцины живыми или неживыми.
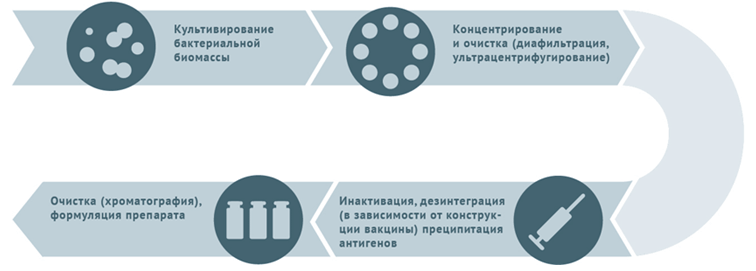
Живые вакцины - это ослабленный вариант патогена или его родственника. Он все еще может размножаться в нашем организме и распространяться от первичного места введения, но не представляет опасности для человека. Такие вакцины имитируют болезнь, позволяя организму обучаться в условиях, приближенных к реальным, но с несопоставимо более низкими рисками.
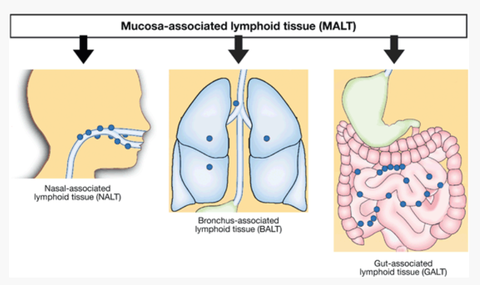
Особняком среди рутинно применяемых живых вакцин стоит вакцина от туберкулеза (БЦЖ). Для эффективной и безопасной вакцинации нужно, чтобы вакцинные бактерии умеренно размножалась, но не нужно, чтобы они распространялись по организму. Именно поэтому БЦЖ вводят внутрикожно. Это позволяет локализовать процесс и минимизировать нежелательные явления.
На клеточном уровне при введении в организм живой вирусной вакцины происходит следующее: вакцинный вирус проникает в клетки в месте инъекции, и они производят его копии. Эти копии покидают клетку и проникают в ее соседей. Так происходит десятки циклов подряд, пока иммунная система не одержит верх.
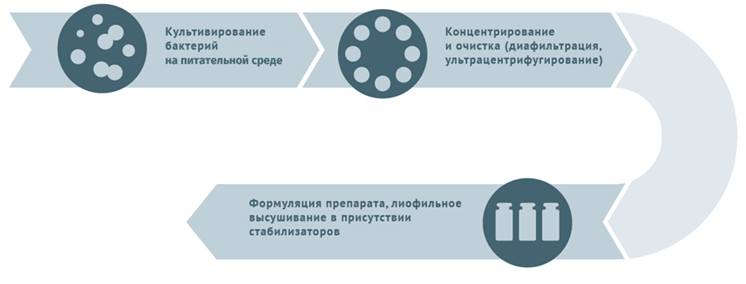
Неживые вакцины – не размножаются в организме человека. Они выступают в роли «красного флага» для нашей иммунной системы.Их вводят в такой дозе, чтобы сразу привлечь внимание клеток иммунной системы и вызвать иммунный ответ. При этом действующее вещество вакцины не покидает место инъекции и не распространяется по организму. Антигены в составе вакцины — это достаточно крупные и химически инертные молекулы. Их задача — вызвать иммунную реакцию, а не достичь отдаленных уголков организма и произвести там какое-то воздействие.
Источник: Организация вакцинопрофилактики в Российской Федерации: учебное пособие / С. Н. Алексеенко, В.М. Бондина, Д.А. Губарева, И.П. Трубицына ; под редакцией С.Н. Алексеенко. – Краснодар: ФГБОУ ВО КубГМУ Минздрава России, 2023. – 111 с